
Nutzen Sie die Kraft des Insulins

Wie strukturieren Sie die Ernährung, um Muskeln aufzubauen, ohne fett zu werden, oder um Körperfett zu verlieren, während Sie Muskeln aufbauen oder aufrechterhalten?? Es gibt viele Strategien, mit denen diese Ziele erreicht werden sollen. Bisher waren die Bewertungen jedoch uneinheitlich. Leider gibt es keinen einheitlichen Ansatz für die Ausstechform, der für jeden Stoffwechsel geeignet ist.
Die gute Nachricht ist, dass alles Wirksam Diätstrategien haben eines gemeinsam: Sie nutzen Insulin am besten.
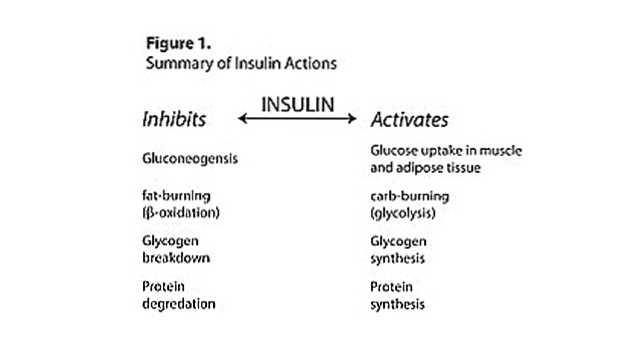
Insulin ist ein starker Induktor der Aminosäureaufnahme und Proteinsynthese und damit das „anabolste“ Hormon im Körper. Insulin hat aber auch eine dunklere Seite als starker Auslöser der Fettspeicherung.
Erster Hauptsatz der Thermodynamik
Der erste Hauptsatz der Thermodynamik besagt: „Die Energie in einem geschlossenen System bleibt konstant.Dies bedeutet, dass Energie umgewandelt (in die eine oder andere Form geändert) werden kann, aber nicht erzeugt oder zerstört werden kann. Um Gewicht zu verlieren, müssen Sie weniger Energie aufnehmen als Sie verbrennen. Um an Gewicht zuzunehmen, müssen Sie mehr Energie aufnehmen als Sie verbrennen. Wenn Sie zu viel essen, werden Sie fett, egal woher die Kalorien kommen.
So einfach ist das. Es gibt keine „magische“ Kombination von Makronährstoffen, Mikronährstoffen, Zeitpunkt der Mahlzeiten, Nahrungsergänzungsmitteln oder sogar Medikamenten, um dies zu umgehen. Wenn Sie der Typ sind, der jemanden oder etwas zu beschuldigen braucht, beginnen Sie mit der Evolution, dem Universum oder der GOP.
Eine Kalorie ist jedoch nicht auf lange Sicht nur eine Kalorie. Verschiedene Makronährstoffe bewirken hormonell und metabolisch unterschiedliche Langzeiteffekte.
Nährstoffverteilung: Makronährstoffe sind wichtig
Obwohl wir die Gesetze des Universums nicht ändern können, können wir sagen, wie Energie aus der Nahrung, die wir essen, verwendet wird. Nährstoffverteilung bestimmt, was der Körper mit Energie aus der Ernährung macht. Kalorien werden entweder verbrannt und für sofortige Energie verwendet oder für zukünftige Überlegungen gespeichert. Angesichts unserer Druthers würde all unsere zusätzliche Energie verwendet, um neues Muskelwachstum zu fördern und Muskelglykogenspeicher aufzubauen, die nicht als Körperfett gespeichert sind. Schließlich wollen wir als Sportler schlank, muskulös und voll sein, nicht fett und flach.
Im Gegensatz zum ersten Hauptsatz der Thermodynamik sind Makronährstoffe jedoch für die Nährstoffverteilung von Bedeutung. Wie maximieren wir also die Glykogenspeicher der Muskeln und minimieren das Körperfett, während wir Muskeln aufbauen oder aufrechterhalten??
Die Nährstoffverteilung wird durch viele Gewebe reguliert, eine koordinierte Wirkung von Leber, Darm, Gehirn / ZNS, Fettgewebe und Muskeln sowie eine Symphonie aus Hormonen, sekundären Botenstoffen und Ionenkanälen. Wissenschaftler sind sich nicht einmal sicher genau wie das alles funktioniert. Die Nährstoffverteilung wird bei Fettleibigen und Diabetikern, die ebenfalls insulinresistent sind, gestört. Das ist kein Zufall; Insulin spielt eine große Rolle bei der Nährstoffverteilung. Je insulinempfindlicher Sie sind, desto besser werden die Nährstoffe zu Ihren Gunsten verteilt.
Crashkurs in Insulinsignalisierung
- Alle diätetischen Kohlenhydrate werden im Dünndarm in Glukose zerlegt, die dann in den Blutkreislauf aufgenommen wird. Dies wird entweder als unmittelbare Energiequelle für die ATP-Synthese verwendet oder gespeichert, wie von Insulin angewiesen.
- Glukose wird als Glykogen in Leber und Muskelgewebe gespeichert oder in Triglycerid umgewandelt und als Körperfett gespeichert.
Offensichtlich wollen wir die Glykogenspeicherung der Muskeln und die Proteinsynthese im Muskelgewebe maximieren und gleichzeitig den Fettgewinn minimieren. Die weit verbreitete Überzeugung, dass die Kohlenhydrataufnahme ab einem bestimmten Punkt in die Fettzellen „verschüttet“ wird, ist jedoch nicht richtig. Insulin ist nicht selektiv. Es regt die Fettzellen ständig an, Glukose aufzunehmen, wo sie in Glycerin oder Fettsäuren umgewandelt werden. Beide werden benötigt, um Triglyceride zu bilden, die als Körperfett gespeichert werden.
Das heißt, wir sind immer Körperfett nach dem Essen aufbewahren, obwohl dies nicht so schlimm ist, wie es sich anhört. Unter normalen Bedingungen machen Muskeln 85-90% der Insulin-stimulierten Glukoseentsorgung aus, während Fett nur 5-15% ausmacht.
Aber essen Sie zu viele Kohlenhydrate (oder die falsche Art), und die Dinge können sich ändern. Glukose wird nur in Muskel- und Lebergewebe abgelagert, bis die Glykogenspeicher voll sind. Der Rest dieser überschüssigen Energie wird in Fettsäuren umgewandelt und als Triglyceride im Fettgewebe gespeichert.
Insulinresistenz eingeben
Hier kommt die Insulinresistenz ins Spiel. Schauen Sie sich das Diagramm unten an. Beachten Sie den Insulinrezeptor auf der Zellmembran. Wenn Insulin den Rezeptor kontaktiert, startet es eine Reihe von Ereignissen, die letztendlich zur GLUT 4-Translokation in die Zellmembran führen.
Insulin ist nur der Bote. Die eigentliche Aktion findet mit GLUT4 statt, wodurch Glukose in die Zelle gelangen kann.
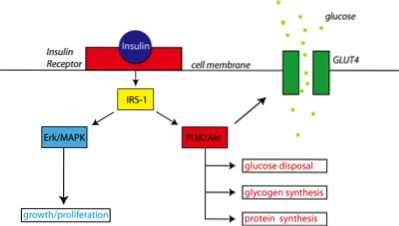
Für diejenigen, die insulinresistent sind, ist es so, als würden sie an die Tür klopfen (Insulinrezeptor auf der Zellmembran), aber niemand antwortet. Den GLUT4-Proteinen wird kein Startsignal gegeben. Jetzt wird die Nährstoffverteilung schwierig. In diesem Fall kommt es zu einer geringen oder keiner GLUT4-Translokation, und die Glukose und andere Nährstoffe können nicht in die Zelle gelangen. Dies ist ein Problem, da Glukose in hohen Blutspiegeln giftig ist, der Grund, auf den der Körper eingestellt ist entsorgen von Glukose, wenn es in den Blutkreislauf gelangt.
Was passiert also, wenn Sie an eine Tür klopfen und niemand antwortet?? Nun, du klopfst härter. Dies ist, was mit Insulinresistenz passiert; Insulin wird zunehmend freigesetzt, um GLUT4 zu aktivieren.
Wie Insulinresistenz Fettzuwachs verursacht
Je größer die Insulinreaktion ist, desto resistenter wird die Insulinsignalmaschinerie gegen die Wirkung von Insulin, insbesondere im Muskelgewebe. Diese Insulinsignalmaschinerie desensibilisiert auch bei gesunden Menschen akut.
Essen Sie zu viele oder die falsche Art von Kohlenhydraten zur falschen Zeit, und sie werden durch einen Prozess namens in Fett umgewandelt Denovo-Lipogenese. Dies ist beabsichtigt, da wir nur so viel Glykogen speichern können. Wenn diese Speicher aufgefüllt werden, nimmt die Insulinsensitivität ab, um zu signalisieren, dass die Glykogenspeicher voll sind. Im Blutkreislauf verbleibende Glukose muss jedoch noch entsorgt werden.
Um dies zu erreichen, wird mehr Insulin freigesetzt, wodurch überschüssige Glucose durch Denovo-Lipogenese in Triglycerid umgewandelt wird. Diese Triglyceride werden dann als Fett im Fettgewebe gespeichert.
Verbesserung der Insulinsensitivität: Eine Auffrischung
Achten Sie auf Vergasertyp und Timing.
Eine lose Empfehlung ist, 70% Ihrer Kohlenhydrate während der Phase vor, während und nach dem Training zu konsumieren. Die anderen 30% sollten Ihrem Frühstück und / oder der zweiten Mahlzeit nach dem Training hinzugefügt werden. Wenn Sie morgens trainieren, ist Ihr Mittagessen die bessere Wahl für die zusätzliche Kohlenhydrataufnahme.
Dies ist keine universelle Richtlinie - jeder hat unterschiedliche Kohlenhydratbedürfnisse, basierend auf seinem Stoffwechsel, seiner Trainingsart und den von ihm eingenommenen Nahrungsergänzungsmitteln wie Indigo-3G®, mit denen Sie anscheinend mehr Kohlenhydrate aufnehmen können, als Sie normalerweise könnten. Es ist eine effektive Faustregel, die Menschen schlanker macht, ohne die Muskel- / Muskelmasse zu beeinträchtigen.
Wenn Sie also an Tagen, an denen Sie extrem hart trainieren, 300 Gramm Kohlenhydrate konsumieren, konsumieren Sie 200 Gramm während der Phase vor, während und nach dem Training.
Beispielsweise:
- Pre-Workout: 1 Tasse Hafer und 1 Tasse Blaubeeren. (54 + 22 = 76 Gramm)
- Intra: 1 Messlöffel Plamza ™. (38 Gramm)
- Post: 8 Unzen Süßkartoffel. (56 Gramm)
- Insgesamt = 170 Gramm Kohlenhydrate
Die anderen 100 Gramm oder so würden in Ihr Frühstück (50 Gramm) und die zweite Mahlzeit nach dem Training gegeben. Die Strukturierung der Kohlenhydrataufnahme auf diese Weise gibt ihnen einen „Zweck“ und sorgt für eine bessere Nährstoffverteilung.
Verwenden Sie Glukoseentsorgungsmittel.
Sie können mehr Nährstoffe in die Muskeln treiben, indem Sie exogenes Insulin verwenden. ich unterlassen Sie befürworten Sie diese Option, da eine Bauchspeicheldrüse eine schreckliche Sache ist, mit der man herumspielen kann. Je weniger Insulin benötigt wird, um die Arbeit zu erledigen, desto schlanker werden Sie sein!
Begrenzen Sie die Gesamtaufnahme von Kohlenhydraten.
Übermäßig Diäten mit hohem Kohlenhydratgehalt verringern die Insulinsensitivität. Die Beziehung zwischen Insulinspiegeln und Insulinsensitivität ist nichtlinear, was bedeutet, dass eine hohe Kohlenhydrataufnahme selbst innerhalb normaler Bereiche der Insulinfreisetzung zu einer starken Abnahme der Insulinsensitivität führen kann. Erhöhte Insulinspiegel führen dazu, dass der Stoffwechsel im Kohlenhydratverbrennungsmodus „stecken bleibt“, indem die Expression von Genen für den Kohlenhydratstoffwechsel aktiviert und die Expression von Genen für die Fettoxidation herunterreguliert wird.
Die durchschnittliche Person hat ungefähr 350-400 Gramm Glykogenreserven im Muskelgewebe und weitere 100 Gramm oder so in der Leber. Wenn die zusätzlichen Kohlenhydrate nicht für sofortige Energie verbrannt werden, werden sie in Triglycerid umgewandelt und als Körperfett gespeichert.
Verstehen Sie dies nicht falsch als „Kohlenhydrate sind eine schlechte Nachricht." Nochmal, Überschuss Kohlenhydrate sind der Schuldige.
Verbesserung der Nährstoffverteilung durch Bekämpfung der Insulinresistenz
Begrenzen Sie Entzündungen. Sie haben zweifellos von Omega-6-zu-Omega-3-Verhältnissen für die allgemeine Gesundheit gehört. Und siehe da, es hilft auch bei der Bekämpfung der Insulinresistenz.
Eine Entzündung wirkt sich negativ auf die Insulinsensitivität aus, daher ist ihre Kontrolle ein wichtiger Bestandteil der Nährstoffverteilungsgleichung. Chronische Entzündungen sind ein häufiger Nenner für Fettleibigkeit und Typ-2-Diabetes. Wenn wir also die Punkte verbinden, bedeutet eine schlechte Insulinsensitivität, dass Sie dazu neigen, Fett zu gewinnen und Nährstoffe weniger effizient zu verteilen.
Hinweis: Das Gesamtniveau der Entzündung im Körper wird durch das Verhältnis von Omega-6 zu Omega-3-Fetten in Zellmembranen bestimmt.
Omega-6- und Omega-3-mehrfach ungesättigte Fettsäuren sind Vorläufer für sogenannte Signalmoleküle Eicosanoide das spielt eine wichtige Rolle bei der Regulierung von Entzündungen. Omega-6-Fette fördern die Bildung von entzündlichen Eicosanoiden, während Omega-3-Fette die entzündungshemmenden Versionen fördern. Das macht nicht bedeuten, dass wir keine der „schlechten“ entzündlichen Eicosanoide wollen; Sie werden für Dinge wie Wundheilung benötigt. Wieder kommt es auf das Verhältnis zurück.
Der menschliche Körper kann alle Fettsäuren produzieren, die er benötigt, mit Ausnahme von Linolsäure (LA), einem Omega-6-Fett, und α-Linolensäure (ALA), einem Omega-3-Fett. Diese Fette sind essentiell und es ist wichtig, dass wir sie in den richtigen Verhältnissen in die Ernährung aufnehmen, um Entzündungen zu begrenzen.
Die typische „westliche Ernährung“ führt zur Überproduktion entzündlicher Eicosanoide, was zu chronischen Entzündungen und einer verminderten Insulinsensitivität führt. Das „ideale“ Omega-6: 3-Verhältnis von 4: 1 optimiert die Insulinsensitivität, indem die Produktion von pro-und antiinflammatorischen Prostaglandinen ausgeglichen wird.
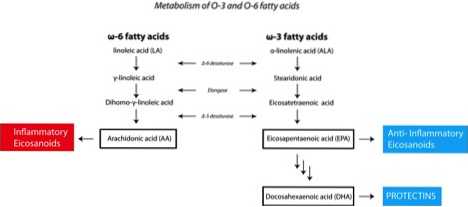
Hinweis. Nur 8-20% der ALA im Körper werden in EPA umgewandelt, während die Umwandlung von ALA in DHA mit etwa 0 sogar noch geringer ist.5-9%. Dies bedeutet, dass es schwierig ist, genug EPA und DHA zu erhalten, um Entzündungen zu begrenzen und allein durch ALA-Konsum ein optimales Maß an Insulinsensitivität zu erreichen.
Die gute Nachricht ist, dass fette Fische wie Lachs, Forelle und Hering mit EPA und DHA beladen sind. Sie können EPA und DHA auch mit Fischöl oder Nahrungsergänzungsmitteln wie Flameout® steigern.
Wissenschaftler haben kürzlich entdeckt, dass die Entzündungsreaktion, die Insulinresistenz und Diabetes verursacht, mit Fettgewebe zusammenhängt. Bis vor kurzem galt Fettgewebe als „passive“ Speicherung von Lipidenergie, aber wir wissen jetzt, dass Fettspeicher auch zur Kontrolle dienen Ganzkörper-Insulinsensitivität.
Wissenschaftler begannen, sich das Fettgewebe genauer anzusehen, als festgestellt wurde, dass eine Überexpression von GLUT4 in Adipozyten die Insulinsensitivität des gesamten Körpers tatsächlich verbesserte. Einige Jahre später wurde entdeckt, dass das Ausschalten des GLUT4-Gens spezifisch im Fettgewebe eine Insulinresistenz verursachte in Muskel und Leber, Der Nachweis, dass Fettgewebe die Wirkung von Insulin im Rest des Körpers erheblich beeinflusst.
Fett ist eigentlich eher ein endokrines Organ, das eine Reihe von Hormonen, sogenannte „Adipokine“, ausschüttet, die die Insulinsensitivität und Entzündung des ganzen Körpers steuern.
Bisher wurden mehr als 50 verschiedene Adipokine identifiziert, die sich entweder positiv oder negativ auf die Insulinsensitivität auswirken können. Die „guten“ Adipokine, einschließlich Leptin und Adiponectin, sind wirksame Nährstoffverteilungsmittel. Zusammen erhöhen Leptin und Adiponectin die Fettverbrennung, verringern die Fettspeicherung und erhöhen die Insulinsensitivität.
Die "schlechten" Adipokine, einschließlich Resistin, TNF & agr; und andere Zytokine wie IL-6, verursachen eine Insulinresistenz, indem sie die Entzündung erhöhen. Glücklicherweise haben wir ein Mitspracherecht über die Art und den Gehalt an Adipokinen, die aus Fettzellen ausgeschieden werden. Die Omega-3-Fette EPA und DHA fördern die Produktion der „guten“ Adipokine, die die Insulinsensitivität erhöhen und die Nährstoffverteilung optimieren.
EPA und DHA zu Insulinsensitivität und Entzündung
- Reduzieren Sie Entzündungen, indem Sie die Bildung entzündungshemmender Eicosanoide fördern.
- Erhöhen Sie direkt die Produktion der „guten“ Adipokine Adiponectin und Leptin durch Fettzellen.
- Erhöhen Sie die Insulinsensitivität, indem Sie direkt einen Rezeptor stimulieren, der die Produktion von Entzündungen und „schlechten“ Adipokinen im Fettgewebe begrenzt.
Weiter: Stress nicht!
Mach alles andere richtig und dieser kann dich immer noch kriegen. Stress hat einen starken negativen Einfluss auf die Insulinsensitivität und die Art und Weise, wie wir Nährstoffe verteilen. Die Forscher entdeckten, dass das autonome Nervensystem (ANS) auch ein Meister im Regulator-Insulinsignal ist. Das ANS reguliert unwillkürliche Vitalfunktionen, bestehend aus dem sympathischen Nervensystem (SNS) und dem parasympathischen Nervensystem (PNS).
Der SNS ist allgemein als "Kampf oder Flucht" -System bekannt. Es reagiert auf Stress, indem es die Herzfrequenz beschleunigt, die Blutgefäße verengt, den Blutdruck erhöht und die Verdauungsaktivität verringert. Grundsätzlich alles, was Sie brauchen, um zu kämpfen oder vor Gefahr zu fliehen. Das PNS wirkt dem SNS entgegen, indem es eine Entspannungsreaktion induziert (Blutdruck und Herzfrequenz werden verringert, die Verdauungsaktivität wird erhöht usw.). Es ist das Gesamtgleichgewicht zwischen PNS- und SNS-Aktivität, das bestimmt, wie viel Insulin freigesetzt wird und wie hoch die Insulinsensitivität ist.
- PNS verringert den Energieverbrauch und potenziert die Wirkung von Insulin in Zielgeweben, indem es die Insulinsensitivität erhöht, die Glukoseaufnahme und die Glykogenspeicherung aktiviert.
- SNS erhöht den Energieverbrauch, verringert die Insulinsensitivität und löst die Lipolyse im Fettgewebe aus. Der Gesamteffekt des SNS besteht darin, die Verwendung von Fetten als Treibstoff im Kampf- oder Flugmodus zu erhöhen, um das Muskelglykogen zu erhalten.
Dieses System hat uns in unseren Ahnenzeiten gute Dienste geleistet. Als wir mit einem Säbelzahntiger oder einer wütenden Höhlenfrau mit Keulen konfrontiert wurden, trat das SNS-System ein und bereitete uns auf den Kampf oder die Flucht vor. Wenn wir überleben konnten, normalisierte sich die ANS-Aktivität wieder, sobald der Stress nachließ.
Aber heutzutage ist Stress eher chronisch als akut, wie Fristen, Steuern, Staus, verärgerte Frauen mit Besen usw. Dies brachte uns in einen ständigen Stresszustand, was zu einem Ungleichgewicht zwischen den SNS- und PNS-Zweigen des autonomen Nervensystems führte.
Chronische / hohe Belastungen führen dazu, dass das ANS durch Überaktivierung des SNS-Systems aus dem Gleichgewicht gerät. Dies kann zu Insulinresistenz, Nebennierenermüdung, hohem Blutdruck und erhöhtem Muskelabbau führen.
Unkontrolliert kann Stress ein Killer sein. Wir können die Wichtigkeit davon nicht genug sagen. Hoher Stress ist Gift für einen guten Körperbau.
Optimieren Sie die Insulinsignalisierung, indem Sie die PNS- und SNS-Aktivität ausgleichen
- Mach dir keine Sorgen über Dinge, die du nicht kontrollieren kannst.
- Genug Schlaf bekommen.
- Vermeiden Sie die Lebenssauger. Sie wissen, wer sie sind.
- Lerne dich zu entspannen. Entspannung fördert die ANS-Aktivität und erhöht die Insulinsensitivität (Muskelwachstum, Glykogenspeicherung usw.).
- Hart trainieren! Training ist die Art von akutem Stress, für die wir entwickelt wurden. Eine Kombination aus intensivem Training und Ruhe hält das Nervensystem in genau dem richtigen Gleichgewichtszustand, um Muskelmasse aufzubauen.
Zusammenfassen
Unter normalen Umständen wird die Insulinsensitivität präzise gesteuert, um den als Energiehomöostase bezeichneten Gleichgewichtspunkt aufrechtzuerhalten. Als Sportler ist es unser Ziel, maximale Glukose in das Muskelgewebe und minimale Glukose in das Fettgewebe zu treiben. Dies erfordert eine optimale Insulinsensitivität, eine Frage der Nährstoffverteilung.
Das Ziel der Nährstoffverteilung ist es, ein Gleichgewicht herzustellen, in dem Nährstoffe hauptsächlich auf Muskelmasse und Glykogenspeicherung umgeleitet werden, während niedrige Körperfettwerte verloren gehen oder aufrechterhalten werden. Dies ist ein subtiler Ort, aber genau wie der Körper unzählige Faktoren ausgleicht, um die Energiehomöostase aufrechtzuerhalten, müssen auch unsere Bemühungen zur Nährstoffverteilung „ausgeglichen“ werden.
Unter normalen Bedingungen reguliert sich das System selbst. Wenn Sie jedoch die Richtlinien befolgen, die wir in diesem Artikel dargelegt haben, sind Sie auf dem besten Weg, schlanker und muskulöser zu werden, gesünder Körperbau.
Freundliche Grüße,
Bill und John
Verweise
- Kahn BB. Lilly Vortrag 1995. Glukosetransport: entscheidender Schritt in der Insulinwirkung. Diabetes 1996; 45: 1644 & ndash; 54.
- Kahn SE, Rumpf RL, Utzschneider KM. Mechanismen, die Fettleibigkeit mit Insulinresistenz und Typ-2-Diabetes verbinden. Nature 2006; 444: 840 & ndash; 6.
- SchutzY. Das Konzept des Fetthaushalts bei Fettleibigkeit beim Menschen wurde unter besonderer Berücksichtigung der De-novo-Lipogenese überarbeitet. Int J Obes Relat Metab Disord 2004; 28 Suppl 4: S3-S11.
- Schwarz JM, Linfoot P, Dare D, Aghajanian K. Hepatische De-novo-Lipogenese bei normoinsulinämischen und hyperinsulinämischen Patienten, die fettreiche, kohlenhydratarme und fettarme, kohlenhydratreiche isoenergetische Diäten zu sich nehmen. The American Journal of Clinical Nutrition 2003; 77: 43-50.
- Parks EJ. Auswirkungen von Nahrungskohlenhydraten auf die Lipogenese und das Verhältnis der Lipogenese zu den Insulin- und Glukosekonzentrationen im Blut. Br J Nutr 2002; 87 Suppl 2: S247-S253.
- KoltermanOG, Greenfield M, Reaven GM, Saekow M, Olefsky JM. Einfluss einer kohlenhydratreichen Ernährung auf die Insulinbindung an Adipozyten und auf die Insulinwirkung in vivo beim Menschen. Diabetes 1979; 28: 731 & ndash; 6.
- Roberts R, Bickerton AS, Fielding BA, Blaak EE, Wagenmakers AJ, Chong MF, et al. Reduzierte Oxidation von Nahrungsfett nach einer kurzfristigen kohlenhydratreichen Diät. Am J Clin Nutr 2008; 87: 824 & ndash; 31.
- SemenkovichCF. Insulinresistenz und Atherosklerose.J Clin Invest 2006; 116: 1813 & ndash; 22.
- Calder PC. n-3 mehrfach ungesättigte Fettsäuren, Entzündungen und entzündliche Erkrankungen. Am J Clin Nutr 2006; 83: 1505S-19S.
- SerhanCN, Hong S., Gronert K., Colgan SP, Devchand PR, Mirick G. et al. Resolvine: Eine Familie bioaktiver Produkte von Omega-3-Fettsäure-Transformationskreisläufen, die durch Aspirinbehandlung initiiert wurden und Proinflammationssignalen entgegenwirken. J Exp Med 2002; 196: 1025 & ndash; 37.
- Schwab JM, Chiang N., Arita M., Serhan CN. Resolvin E1 und Protectin D1 aktivieren entzündungshemmende Programme. Nature 2007; 447: 869 & ndash; 74.
- SimopoulosAP. Bedeutung des Verhältnisses von essentiellen Omega-6 / Omega-3-Fettsäuren: evolutionäre Aspekte. World Rev Nutr Diet 2003; 92: 1-22.
- BurdgeGC. Metabolismus von Alpha-Linolensäure beim Menschen. Prostaglandins Leukot Essent Fatty Acids 2006; 75: 161 & ndash; 8.
- DeFilippisAP, Sperling LS. Omega-3-Fettsäuren verstehen. Am Heart J 2006; 151: 564 & ndash; 70.
- WellenKE, Hotamisligil GS.Entzündung, Stress und Diabetes. J Clin Invest 2005; 115: 1111 & ndash; 9.
- ShoelsonSE, Lee J, Goldfine AB. Entzündung und Insulinresistenz. J Clin Invest 2006; 116: 1793 & ndash; 801.
- Rosen ED, Spiegelman BM. Adipozyten als Regulatoren des Energiehaushalts und der Glukosehomöostase. Nature 2006; 444: 847 & ndash; 53.
- GnudiL, Tozzo E, Shepherd PR, Bliss JL, Kahn BB. Eine hohe Überexpression von Glucosetransporter-4, die von einem fettspezifischen Promotor gesteuert wird, wird bei transgenen Mäusen mit einer fettreichen Diät aufrechterhalten, verhindert jedoch keine beeinträchtigte Glucosetoleranz. Endocrinology 1995; 136: 995 & ndash; 1002.
- Abel ED, Peroni O., Kim JK, Kim YB, Boss O., Hadro E. et al. Das fettselektive Targeting des GLUT4-Gens beeinträchtigt die Insulinwirkung in Muskel und Leber. Nature 2001; 409: 729 & ndash; 33.
- TrayhurnP. Endokrine und signalisierende Rolle des Fettgewebes: neue Perspektiven auf Fett. Acta Physiol Scand 2005; 184: 285 & ndash; 93.
- Havel PJ. Update zu Adipozytenhormonen: Regulation des Energiehaushalts und des Kohlenhydrat / Lipid-Stoffwechsels. Diabetes 2004; 53 Suppl 1: S143-S151.
- Wand R, Ross RP, Fitzgerald GF, Stanton C. Fettsäuren aus Fischen: das entzündungshemmende Potenzial langkettiger Omega-3-Fettsäuren. Nutr Rev 2010; 68: 280 & ndash; 9.
- Murata M., Kaji H., Takahashi Y., Iida K., Mizuno I., Okimura Y. et al. Stimulation der Leptin-mRNA-Expression und ihrer Sekretion in Maus-3T3-L1-Adipozyten in vitro durch Eicosapentaensäuren. Biochem Biophys Res Commun 2000; 270: 343 & ndash; 8.
- Perez-Matute P., Marti A., Martinez JA, Fernandez-Otero MP, Stanhope KL, Havel P. J., et al. Eicosapentaensäure erhöht die Leptinsekretion aus primär kultivierten Rattenadipozyten: Rolle des Glukosestoffwechsels. Am J Physiol Regul Integr Comp Physiol 2005; 288: R1682 & ndash; R1688.
- ItohM, Suganami T., Satoh N., Tanimoto-Koyama K., Yuan X., Tanaka M. et al. Erhöhte Adiponektinsekretion durch hochgereinigte Eicosapentaensäure in Nagetiermodellen für Fettleibigkeit und übergewichtige Menschen. Arterioskler Thromb Vasc Biol 2007; 27: 1918-25.
- Oh DY, Talukdar S., Bae EJ, Imamura T., Morinaga H., Fan W. et al. GPR120 ist ein Omega-3-Fettsäurerezeptor, der starke entzündungshemmende und insulinsensibilisierende Wirkungen vermittelt. Cell 2010; 142: 687 & ndash; 98.
- KreierF, Flieger E, Voshol PJ, Van Eden CG, Havekes LM, Kalsbeek A, et al. Selektive parasympathische Innervation subkutaner und intraabdominaler fettfunktioneller Implikationen. J Clin Invest 2002; 110: 1243 & ndash; 50.
- RobidouxJ, Martin TL, Collins S. Beta-adrenerge Rezeptoren und Regulierung des Energieverbrauchs: eine Familienangelegenheit. Annu Rev Pharmacol Toxicol 2004; 44: 297 & ndash; 323.
- Schwartz MW, Woods SC, Porte D, Jr., Seeley RJ, DG Baskin. Kontrolle der Nahrungsaufnahme durch das Zentralnervensystem. Nature 2000; 404: 661 & ndash; 71.



Bisher hat noch niemand einen Kommentar zu diesem Artikel abgegeben.